目次
腎不全や透析についてのおすすめ記事
- リハビリテーションとリスク管理-腎機能の理解から腎不全における症状を確認-
- リハビリテーションとリスク管理-腎不全の浮腫の現れ方、見分け方-
- リハビリテーションとリスク管理-体重増加と腎不全-
- リハビリテーションと易疲労性-原因②腎不全による腎性貧血-
- 看護・リハも知っておきたい慢性腎臓病(CKD)の4大原因疾患の病態理解
- セラピストも知っておきたい腎臓病と食事- K(カリウム), P(リン)の制限について-
- 加齢による腎機能低下と血液検査値の変化-(K,P,尿酸値,RBC,Hb)-
- 加齢による腎機能と検査値の変化-Cr(クレアチニン)、尿素窒素(UN)、eGFR(推算糸球体濾過量)-
- 看護・リハも知っておきたい慢性腎不全と透析療法-CKDの重症度分類と透析療法適応時期-
- 看護・リハも知っておきたい透析療法-シャントトラブルの種類と原因、評価項目-
- 看護・リハも知っておきたい透析療法-シャントトラブルとその予防、日常生活での注意点-
- 看護・リハも知っておきたい透析療法-不均衡症候群-
- 看護・リハも知っておきたい慢性腎不全と透析療法-CKDの重症度分類と透析療法適応時期-
- 看護・リハも知っておきたい透析療法-バスキュラーアクセスの種類-
- 看護・リハも知っておきたい透析効率データの指標
リスク管理のコツ
リスク管理を行うためには、対象者が罹患している疾患を把握し、まずは病態把握をすることが重要です。
病態把握には、血液データやフィジカルアセスメントが大切になりますが、何よりもまずは、解剖・運動・生理学等の基礎を理解していることで、病態理解が深まります。
今回、看護・リハも知っておきたい透析療法として、不均衡症候群についてまとめていきたいと思います。
腎不全とは
腎機能が低下すると、老廃物を十分排泄できなくなり、このような状態を腎不全といいます。
なお、腎臓の働きが正常の30%以下に低下した状態が腎不全と定義されています。
体液の量と組成の調節(尿生成、老廃物の排泄)や代謝産物の排泄が困難になると、尿毒素の蓄積による尿毒症が生じる可能性があります。
末期腎不全(腎臓の働きが正常な腎臓の15%未満に低下)では、尿毒症により様々な症状が現れます。
主な症状としては、老廃物がたまることによるものと、水分が溜まることによるものがあります。
老廃物がたまることによる症状:
・食欲低下
・吐き気
・頭痛
・だるさ
水分がたまることによる症状:
・むくみ
・動悸・息切れ
・息苦しさ
・尿量の減少
その他の症状:
・脈の乱れ
・血管の石灰化
・血圧が高くなる
・貧血
・骨が弱くなる
酸と塩基のバランスの調節(水分・電解質(塩分)バランスの調節)が困難になると、浮腫や高カリウム血症による不整脈が生じます。
ホルモンの産生・調節が困難になると、エリスロポエチンの産生不足による貧血や、ビタミンD活性化不足による低カルシウム血症、血圧の調節が行えず高血圧が生じます。
これらのような、腎臓の機能と役割から、生じやすい症状が把握できるので、対象者のアセスメントを行う際のポイントとしてください。
慢性腎臓病(chronic kidney disease;CKD)とCKDの重症度分類、透析療法の適応
CKD(慢性腎臓病)は、「腎臓の障害(蛋白尿など)、もしくはGFR(糸球体濾過量)60ml/分/1.73平方メートル未満の腎機能低下が3か月以上持続するもの」と定義されています。
CKDの重症度は原疾患や腎機能(GFR区分)、蛋白尿区分によって分類されています。
GFRが低く、蛋白尿が多いほど透析開始や心血管疾患(脳卒中や心筋梗塞)のリスクが高くなります。
リスクの程度は色の違いで表され、緑→黄→オレンジ→赤の順にリスクが高くなります。
緑色部分(G1A1、G2A1)以外はすべてCKDと診断されます。
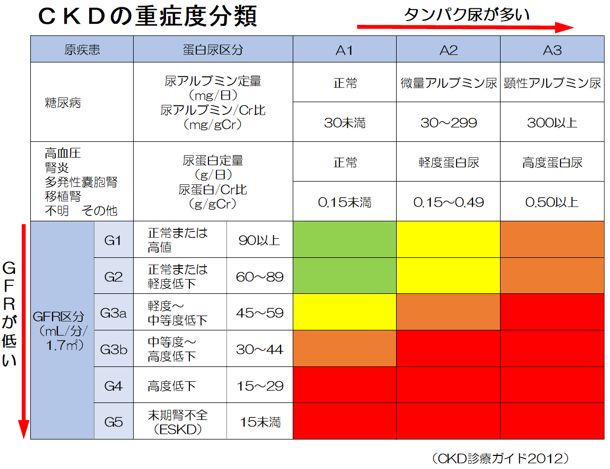
GFRの値は推算GFR(eGFR)が使用されます。
Cr(クレアチニン)や尿素窒素(UN)が体外に排出できなくなると、eGFR(推算糸球体濾過量)の値が低下します。
これは、クリアランスと呼ばれる、どれだけ効率的に体外に老廃物を出すことができるかを示しています。
G5まで進行した場合は透析療法が適応される時期になります。
透析療法が導入される基準
厚生省科学研究(1992年)によると、透析療法が導入される基準は以下のようになっています。
以下の点数の合計が60点以上が透析導入が必要な状態
(1) 症状・所見
- 水の貯留(むくみ・胸に水が溜まる)
- 酸塩基電解質異常(高カリウム血症、酸の貯留)
- 消化管の症状(吐き気・嘔吐・食欲不振)
- 心臓の症状(呼吸困難・息切れ・心不全・著明な高血圧)
- 神経の症状(意識混濁・けいれん・しびれ)
- 血液の異常(貧血・出血が止まりにくい)
- 目の症状(目がかすむ)
このうち3つ以上の症状 = 30点、2つの症状 = 20点、1つの症状 = 10点
(2) 腎機能
- 持続的に血清Cr8mg/dl以上(あるいはクレアチニンクリアランス10ml/min以下)=30点
- 血清Cr 5~8mg/dl(Ccr 10~20ml/min未満)=20点
- 血清Cr 3~5mg/dl 未満(Ccr 20~30ml/min未満)=10点
(3) 日常生活の障害の程度
- 起床できない高度 = 30点
- 著しい制限中等度 = 20点
- 運動・労働が出来ない軽度 = 10点
10歳以下または65歳以上の高齢者または糖尿病、膠原病、動脈硬化疾患など全身性血管合併症の存在する場合は10点を加算する。
小児においては血清Crを用いないでCcrを用いる。
透析療法の種類
透析療法には、血液透析と腹膜透析の2種類がありますが、多くの方は血液透析を行っています。
血液透析は、透析装置を使って血液を循環させながら、血液中の老廃物や余分な水分を濾過、排泄するものです。
1回の透析に要する時間は4-5時間で通常は週3回通院して行われます。
腹膜透析は、お腹の中に透析液を入れ、腹膜を使って透析を行います。
自宅で行える透析療法です。
透析液の量は約1.5~2リットル程度で、透析液の出し入れ(バッグ交換)を1日に4回程度行います。
24時間かけてゆっくり透析をするため血圧の変動も少なく、痛みもない事が特徴になります。
不均衡症候群
不均衡症候群は、透析導入初期に見られます。
透析中や透析後に吐き気や嘔吐、頭痛、痙攣などの中枢神経症状が出現する事があります。
不均衡症候群が生じるメカニズムは、透析によって排泄しきれない脳内の老廃物により脳圧が亢進する事によって生じます。
透析導入期では、水分や塩分、タンパク質の摂取制限をきちんと守る事が大切になります。
また、透析もゆっくりと時間をかけながら行っていきます。
症状が重い場合、脳圧を下げる薬剤が用いられる事があります。

この記事へのコメントはありません。